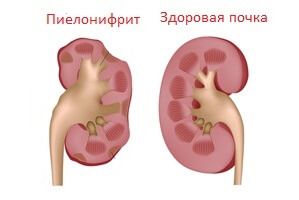
Проблема пиелонефрита у детей
Острый пиелонефрит у детей до года чаще регистрируют у мальчиков, так как у них наблюдается высокая частота обнаружения пороков мочевыделительной системы, после года заболевшие у девочек в несколько раз превалируют над мальчиками. Острый пиелонефрит чаще дебютирует в раннем возрасте, но только правильный подход к лечению данного заболевания предопределяет исход: выздоровление, ремиссия, хронизация процесса.
| Пиелонефрит может привести к хронической почечной недостаточности. |
Актуальность пиелонефрита заключается в том, что заболевание широко распространено. А также хроническая форма заболевания часто является причиной хронической почечной недостаточности, уступая лишь порокам развития мочевой системы и гломерулонефриту.
Причины возникновения заболевания
Вызывает пиелонефрит кишечная палочка более чем в 90% случаев.
Возбудитель пиелонефрита у детей
Предрасполагающие факторы
Существует ряд предрасполагающих факторов к появлению пиелонефрита:
- наследственная отягощённость;
- незрелость органа и метаболические нарушения в почечной ткани;
- врождённые пороки органов мочевой системы;
- родовые травмы, гипоксия и асфиксия в родах;
- нейрогенная дисфункция мочевого пузыря, которая характеризуется нормальным, регулярным опорожнением органа;
- детский возраст (до 2 лет);
- запоры;
- инфекционно-воспалительные заболевания наружных половых органов;
- катетеризация мочевого пузыря;
- переохлаждение, в результате которого развивается спазм мышц и нарушение гемодинамики.
Механизм развития пиелонефрита
Классификация пиелонефрита
По форме:
- первичный (чаще причину развития установить не удаётся, то есть происходит инфицирование абсолютно здорового органа);
- вторичный (развивается на фоне некоторых нарушений и заболеваний).
Вторичный можно разделить на:
- обструктивный (нарушение упродинамики);
- необструктивный (развивается на фоне туболопатий, нейрогенной дисфункции, обменных и метаболических нарушений).
По течению:
- острый (патологический процесс, протекающий менее 6 месяцев);
- хронический (воспалительные изменения сохраняются более 6 месяцев).
Хронический может быть:
- рецидивирующий (частые обострения заболевания);
- латентный (вялотекущий воспалительный процесс, проявляющийся лишь мочевым синдромом).
По активности болезни:
- сохранена;
- нарушена (тубулярные, гломерулярные изменения, острая или хроническая почечная недостаточность).
Клиническая картина пиелонефрита у детей
Симптомы пиелонефрита у детей можно разделить на общие интоксикационные, дизурические, а также проявления, включённые в мочевой и болевой синдром.
Общие симптомы острого пиелонефрита
- Интоксикация (головная боль, слабость, вялость, снижение аппетита, нарушение сна, тошнота, рвота, повышение температуры до высоких цифр);
- бледность кожного покрова;
- повышение артериального давления, анемия при нарушении функции почек;
- изменение со стороны крови (повышение числа лейкоцитов, нейтрофилов, С-реактивного белка, прокальцитонина, увеличение скорости оседания эритроцитов).
Дизурические симптомы
- Ночной или дневной энурез (недержание мочи);
- при нарушении функции почек никтурия (увеличение выделения мочи в ночное время), полиурия (увеличение количества мочи в течение суток) или, наоборот, олигоурия (снижение выделяемой мочи в течение суток).
Болевой синдром
- Боли в животе;
- боли в поясничной области или положительный симптом поколачивания (появление болезненности при поколачивании поясничной области в проекции почек).
Мочевой синдром
- Повышение числа лейкоцитов, белка в общем анализе мочи;
- появление бактерий в моче.
Особенности пиелонефрита у детей первого года жизни
| Симптоматика может изменяться в связи с возрастом ребёнка. Так у новорождённых детей имеются свои особенности. |
У детей до года важным клиническим критерием является повышение температуры без простудных проявлений болезни.
Для такого возраста характерно преобладание общих симптомов. На первый план выходят интоксикационные симптомы: лихорадка, отказ от еды, срыгивания, рвота, диарея, снижение температуры (для недоношенных), отсутствие прибавки массы тела или её дефицит, мраморность кожи. Возможно появление неврологической симптоматики, электролитных нарушений.
У детей старшего возраста общие симптомы не столь выражены. Часто можно наблюдать дизурические симптомы пиелонефрита, а также резкий запах мочи. Немаловажное значение имеет появление болей в животе или поясничной области.
Хронический пиелонефрит характеризуется частыми беспричинными подъёмами температуры без катаральных изменений, периодически возникающими болями в животе, дизурическим расстройством (чаще ночным энурезом). Анализ мочи часто выявляет повышение числа лейкоцитов и белка.
Дифференциальная диагностика пиелонефрита
| Необходимо исключить другие заболевания, чтобы правильно поставить диагноз. |
В первую очередь проводят дифференциальную диагностику острого пиелонефрита с гломерулонефритом. Последний развивается спустя 3 недели после перенесённой стрептококковой инфекции. Например, является осложнением острого тонзиллита. Гломерулонефрит имеет схожую клиническую картину. Но отличается отсутствием интоксикационного синдрома. Характерным является появление отёков, артериальной гипертензии, что не выявляется при пиелонефрите (только при нарушении функции почек). Олигоурия (снижение количества выделяемой мочи) наблюдается при обоих состояниях, но при пиелонефрите данный симптом появится в начале заболевания, а при гломерунефрите первоначальным дизурическим симптомом будет, наоборот, полиурия. Конечной точкой диагностики служит исследование осадка мочи. При гломерулонефрите наблюдается гематурия (повышение числа эритроцитов в моче), повышение количества белка, снижение плотности мочи и отсутствие признаков воспаления, так как заболевание абактериальное.
Важно в кротчайшие сроки дифференцировать острый пиелонефрит у детей с аппендицитом, но с атипично расположенным отростком (забрюшинным). Трудность диагностики состоит в том, что при таком виде аппендицита наблюдается болезненность в поясничной области и ошибочно расценивается как положительный симптом поколачивания. Но при тщательном осмотре можно почувствовать напряжение поясничных мышц. А также окончательно разобраться поможет проведение ректального осмотра и анализ мочи, который покажет отсутствие изменений при аппендиците. Низкое расположение аппендикулярного отростка проявляется дизурическими расстройствами и диареей. Общий анализ мочи также не выявляет воспалительных изменений.
Схожие признаки пиелонефрита у детей наблюдаются при цистите. Но при изолированном воспалительном процессе мочевого пузыря ухудшения общего состояния больного нет, и отсутствуют признаки интоксикации.
Хронический пиелонефрит следует отличать от рефлюкс-нефропатии. Данное заболевание характеризуется пузырно-мочеточниковым рефлюксом. Клиническая картина очень схожа с изначальным заболеванием. Правильно поставить диагноз поможет ультразвуковое исследование почек (уменьшение размеров почек, расширение чашечно-лоханочной системы, гипотония, аномалии мочевой системы).
Также по болевому синдрому необходимо дифференцировать хронический пиелонефрит от кишечной инвагинации, опухоли в брюшной полости, почечной колики. Все дети с заболеваниями, проявляющимися болевым синдромом, должны проконсультироваться у хирурга.
Диагностика пиелонефрита у детей
Наиболее важное значение имеет выделение культуры из собранной мочи.
- Выделение культуры. Перед посевом мочи на стерильность для выделения бактерий необходимо правильно собрать анализ, чтобы не попали бактерии, которые не участвуют в развитии заболевания. Для этого существует несколько методов. Наиболее информативным является надлобковая пункция мочевого пузыря. Но данный метод практически не используется, так как требует достаточно много времени, специального обучения медицинского персонала для проведения процедуры, ну и немаловажным является инвазивность метода, пункция — неприятная манипуляция для ребёнка и его родителей. Взятие мочи путём катетеризации мочевого пузыря также не доставляет удовольствие малышу. Несмотря на то, что существуют методы взятия материала, обладающие высокой точностью результата, в настоящее время наиболее распространён сбор материала в стерильную ёмкость при свободном мочеиспускании. Но нужно учитывать факт, что при данной процедуре резко возрастает риск контаминации другими бактериями. Диагностический титр кишечной палочки должен составлять не менее 100000 КОЕ/мл. Если наблюдаются типичные клинические признаки пиелонефрита, то титр не менее 10000 КОЕ/мл.
- Общий анализ мочи. Наблюдается повышение числа лейкоцитов более 5 в поле зрения, иногда выявление белка более 0,033 г/л, наличие бактерий.
- Общий анализ мочи. Позволяет наблюдать общий воспалительный ответ (повышение лейкоцитов, нейтрофилов).
- Уроцитограмма. Наблюдается нейтрофильная лейкоцитурия (преобладание нейтрофилов 90% и более).
- Проба Нечипоренко, по Зимницкому, Амбурже, Аддис-Коковскому назначаются по показаниям для определения сохранности функции почек.
- Консультация гинеколога (для девочек при необходимости лечения воспалительных заболеваний наружных и внутренних половых органов), уролога (при выявлении другой урологической патологии).
- Ультразвуковое исследование почек. Наиболее часто применяющийся метод диагностики патологии мочевой системы. Он позволяет дифференцировать заболевания и помогает в постановке правильного диагноза. При пиелонефрите можно наблюдать увеличение размеров почек, а также возможную обструкцию мочевыводящих путей.
- Микционная цистография. Позволяет выявить нарушение пассажа мочи, пузырно-мочеточниковый рефлюкс, обструкцию уретры.
- Экскреторная урография. Определяет признаки пиелонефрита, обструкцию в мочеточниках, пороки развития мочевой системы, снижение функции почек, наличие опухоли в брюшной полости.
Принципы лечения пиелонефрита
- Режимные мероприятия. Постельный режим назначается на 5 — 7 суток, особенно в лихорадочный и болевой период. Важно соблюдать правила личной гигиены, наибольшее внимание следует уделять гигиеническим мероприятиям после каждого акта дефекации. Рекомендуется режим принудительных мочеиспусканий (опорожнение мочевого пузыря каждые 2 — 3 часа);
- диета. В острый период заболевания назначают диету с ограничением белка и соли. Но наиболее важно употреблять большое количество жидкости (до 3 лет — 1 литр жидкости за сутки, детям 3 — 7 лет рекомендуется выпивать 1,5 литра жидкости, детям старше 7 лет необходимо употреблять 2 литра в сутки);
- нормализация состояния желудочно-кишечного тракта (при запорах рекомендуется употреблять продукты, обладающие слабительным эффектом);
- антипиретики. При повышении температуры выше 38,5°C показаны жаропонижающие препараты на основе парацетамола — Панадол, Эффералган, Цефекон, или на основе ибупрофена — Нурофен. А также возможно правильное проведение физических методов охлаждения (полотенце, смоченное водой комнатной температуры, необходимо положить на лоб ребёнка);
- антибактериальная терапия. Лечение назначается до получения результатов посева мочи, так как анализ довольно длительный. Пиелонефрит у детей лечат, начиняя с защищённых пенициллинов (Аугментин, Амоксиклав, Флемоклав) или с цефалоспоринов 3-го поколения (Цефиксим, Цефтибутен). При тяжёлом течении заболевания, а также детям с иммунодефицитными состояниями показаны комбинации из антибактериальных препаратов. Курс лечения антибиотиками составляет 7 — 10 дней в зависимости от препарата. Существуют критерии эффективности антибактериальной терапии: улучшение состояние ребёнка появляется в течение первых 24 — 48 часов лечения, моча становится стерильной через 48 часов, снижение числа лейкоцитов наблюдается через 2 — 3 суток от начала лечения;
- противорецидивное лечение. В период стихания острого воспалительного процесса назначают Фурагин или Фурамаг. Также курсами в течение года назначают растительный противовоспалительный препарат — Канефрон.
Прогноз и профилактика пиелонефрита у детей
Острый пиелонефрит у детей заканчивается выздоровлением в 80% случаях. Поэтому при раннем выявлении заболевания, точной постановке диагноза и правильно проведённой дифференциальной диагностике, а также своевременно начатом лечении, прогноз в большинстве случаев благоприятный. Переход в хроническую форму или присоединение осложнений свидетельствует о прогрессирующем поражении почек, возможно наследственной предрасположенности.
Дети, перенёсшие острый пиелонефрит, в течение 3 лет наблюдаются педиатром и нефрологом ежемесячно в течение первого года, затем 1 раз в 3 месяца и далее 1 раз в полгода. Общий анализ рекомендуется контролировать в те же сроки. Консультация стоматолога и оториноларинголога показана 1 раз в 6 месяцев для санации хронических очагов инфекции. Детям ставится III — IV группа здоровья, в зависимости от течения заболевания. Данное заболевание не является противопоказанием от профилактических прививок. Но создаётся для такого ребёнка индивидуальный график, ставятся прививки в период ремиссии.
Заключение
Острый пиелонефрит у детей — наиболее распространённое заболевание почек. Несмотря на то, что часто болезнь заканчивается выздоровлением, под воздействием некоторых неблагоприятных факторов возможно прогрессирование поражающего процесса и развитие хронической почечной недостаточности, что значительно усугубляет прогноз и качество жизни ребёнка и его родственников. Важным компонентом терапии является не только лечение заболевания в острый период, но и применение противорецидивных препаратов, которые значительно снижают риск возникновения обострений. Соблюдение правил личной гигиены, диетические мероприятия, соблюдение питьевого режима, нормализация желудочно-кишечного тракта, санация очагов хронической инфекции — основные профилактические мероприятия, позволяющие избегать серьёзного воспалительного заболевания.
Пиелонефрит у детей – неспецифическое микробно-воспалительное поражение почечной паренхимы и чашечно-лоханочной системы. Пиелонефрит у детей протекает с болевым синдромом в поясничной области, дизурическими расстройствами (частыми позывами к мочеиспусканию, болезненностью, неудержанием мочи), повышением температуры тела, интоксикацией. Диагностика пиелонефрита у детей включает исследование крови (клинический, биохимический анализ) и мочи (общий анализ, бакпосев), УЗИ мочевой системы, оценку уродинамики, внутривенную урографию и др. В лечении пиелонефрита у детей используется антибактериальная, противовоспалительная, антиоксидантная терапия, фитотерапия.
Общие сведения
Пиелонефрит у детей – воспалительный процесс, захватывающий чашечно-лоханочную систему, канальца и интерстицию почек. По распространенности пиелонефрит стоит на втором месте после ОРВИ у детей, и между этими заболеваниями существует тесная взаимосвязь. Так, в детской урологии каждый 4-ый случай пиелонефрита у ребенка раннего возраста является осложнением острой респираторной инфекции. Наибольшее число случаев пиелонефрита у детей регистрируется в дошкольном возрасте. Острый пиелонефрит в 3 раза чаще диагностируется у девочек, что обусловлено особенностью женской анатомии нижних отделов мочевых путей (более широким и коротким мочеиспускательным каналом).
Причины пиелонефрита у детей
Самым распространенным этиологическим агентом, вызывающим пиелонефрит у детей, является кишечная палочка; также при бактериологическом посеве мочи обнаруживаются протей, синегнойная палочка, золотистый стафилококк, энтерококки, внутриклеточные микроорганизмы (микоплазмы, хламидии) и др.
Попадание инфекционных агентов в почки может происходить гематогенным, лимфогенным, уриногенным (восходящим) путем. Гематогенный занос возбудителей наиболее часто встречается у детей первого года жизни (при гнойном омфалите у новорожденных, пневмонии, ангинах, гнойничковых заболеваниях кожи и т. д.). У более старших детей преобладает восходящее инфицирование (при дисбактериозе, колитах, кишечных инфекциях, вульвитах, вульвовагинитах, баланопоститах, циститах и пр.). Большую роль в развитии пиелонефрита у детей играет неправильный или недостаточный гигиенический уход за ребенком.
Условиями, предрасполагающими к возникновению пиелонефрита у детей, могут выступать структурные или функциональные аномалии, нарушающие пассаж мочи: врожденные пороки развития почек, пузырно-мочеточниковый рефлюкс, нейрогенный мочевой пузырь, мочекаменная болезнь. Риску развития пиелонефрита более подвержены дети с гипотрофией, рахитом, гипервитаминозом D; ферментопатиями, дисметаболической нефропатией, глистными инвазиями и пр. Манифестация или обострение пиелонефрита у детей, как правило, случается после интеркуррентных инфекций (ОРВИ, ветряной оспы, кори, скарлатины, эпидемического паротита и др.), вызывающих снижение общей сопротивляемости организма.
Классификация
В педиатрии выделяют 2 основные формы пиелонефрита у детей – первичный (микробно-воспалительный процесс изначально развивается в почках) и вторичный (обусловлен другими факторами). Вторичный пиелонефрит у детей, в свою очередь, может быть обструктивным и необструктивным (дисметаболическим).
В зависимости от давности и особенностей проявлений патологического процесса выделяют острый и хронический пиелонефрит у детей. Признаком хронического пиелонефрита у детей служит сохранение симптомов инфекции мочевыводящих путей более 6 месяцев либо возникновением за этот период не менее 2-х обострений. Характер течения хронический пиелонефрита у детей бывает рецидивирующим (с периодами обострений и ремиссий) и латентным (только с мочевым синдромом).
В течении острого пиелонефрита у детей выделяют активный период, период обратного развития симптомов и полную клинико-лабораторную ремиссию; в течении хронического пиелонефрита – активный период, частичную и полную клинико-лабораторную ремиссию. Пиелонефритический процесс имеет две стадии – инфильтративную и склеротическую.
Симптомы пиелонефрита у детей
Ведущими проявлениями острого и активного периода хронического пиелонефрита у детей служат болевой, дизурический и интоксикационный синдромы.
Пиелонефрит у детей обычно манифестирует с лихорадки ремиттирующего типа, ознобов, потливости, слабости, головной боли, анорексии, адинамии. У грудных детей возможны упорные срыгивания, рвота, жидкий стул, снижение массы тела.
Дизурический синдром развивается при вовлечении в микробно-воспалительный процесс нижних отделов мочевого тракта. Он характеризуется беспокойством ребенка перед или во время мочеиспускания, частыми позывами к опорожнению мочевого пузыря, болезненностью, чувством жжения при мочеиспускании, неудержанием мочи.
Болевой синдром при пиелонефрите у детей может проявляться либо абдоминальными болями без четкой локализации, либо болями в поясничной области, усиливающимися при поколачивании (положительный с-м Пастернацкого), физической нагрузке.
Вне обострения симптомы хронического пиелонефрита у детей скудные; отмечается утомляемость, бледность кожных покровов, астенизация. При латентной форме хронического пиелонефрита клинические проявления вовсе отсутствуют, однако заподозрить заболевание у детей позволяют характерные изменения в общем анализе мочи (лейкоцитурия, бактериурия, умеренная протеинурия).
Течение острого пиелонефрита у детей может осложниться апостематозным интерстициальным нефритом, паранефритом, карбункулом почки, пионефрозом, сепсисом. Хронический пиелонефрит, развившийся в детском возрасте, с годами может привести к нефросклерозу, гидронефрозу, артериальной гипертензии и хронической почечной недостаточности.
Диагностика
Если пиелонефрит у ребенка впервые выявлен педиатром, необходима обязательная консультация детского нефролога или детского уролога. Комплекс лабораторной диагностики при пиелонефрите у детей включает исследование клинического анализа крови, биохимического анализа крови (мочевины, общего белка, белковых фракций, фибриногена, СРБ), общего анализа мочи, рН мочи, количественных проб (по Нечипоренко, Аддис–Каковскому, Амбурже, Зимницкому), посева мочи на флору с антибиотикограммой, биохимического анализа мочи. При необходимости для выявления возбудителей инфекции проводятся исследования методами ПЦР, ИФА. Важное значение при пиелонефрите у детей имеет оценка ритма и объема спонтанных мочеиспусканий, контроль диуреза.
Обязательное инструментальное обследование детей, больных пиелонефритом, предусматривает проведение УЗИ почек (при необходимости УЗИ мочевого пузыря), УЗДГ почечного кровотока. Для исключения обструктивных уропатий, часто выступающих причиной пиелонефрита у детей, может потребоваться выполнение экскреторной урографии, уродинамических исследований, динамической сцинтиграфии почек, почечной ангиографии, КТ почек и других дополнительных исследований.
Дифференциальную диагностику пиелонефрита у детей необходимо проводить с гломерулонефритом, аппендицитом, циститом, аднекситом, в связи с чем дети могут нуждаться в консультации детского хирурга, детского гинеколога; проведении ректального обследования, УЗИ органов малого таза.
Лечение пиелонефрита у детей
Комплексная терапия пиелонефрита предусматривает проведение медикаментозной терапии, организацию правильного питьевого режима и питания детей.
В остром периоде назначается постельный режим, растительно-белковая диета, увеличение водной нагрузки на 50% по сравнению с возрастной нормой. Основу лечение пиелонефрита у детей составляет антибиотикотерапия, для которой используются цефалоспорины (цефуроксим, цефотаксим, цефпиром др.), β-лактамы (амоксициллин), аминогликозиды (гентамицин, амикацин). После завершения антибактериального курса назначаются уроантисептики: производные нитрофурана (нитрофурантоин) и хинолина (налидиксовая кислота).
Для усиления почечного кровотока, элиминации продуктов воспаления и микроорганизмов показан прием быстродействующих диуретиков (фуросемида, спиронолактон). При пиелонефрите детям рекомендуется прием НПВС, антигистаминные препараты, антиоксиданты, иммунокорректоры.
Длительность курса лечения острого пиелонефрита у детей (или обострения хронического процесса) — 1-3 месяца. Критерием ликвидации воспаления является нормализация клинико-лабораторных показателей. Вне обострения пиелонефрита у детей необходима фитотерапия антисептическими и мочегонными сборами, прием щелочной минеральной воды, массаж, ЛФК, санаторное лечение.
Прогноз и профилактика
Острый пиелонефрит у детей заканчивается полным выздоровлением в 80% случаев. Осложнения и летальные исходы возможны в редких случаях, главным образом, у ослабленных детей с сопутствующей патологией. Исходом хронического пиелонефрита у 67-75% детей служит прогрессирование патологического процесса в почках, нарастание нефросклеротических изменений, развитие ХПН. Дети, перенесшие острый пиелонефрит, наблюдаются нефрологом в течение 3-х лет с ежемесячным контролем общего анализа мочи. Осмотры детского отоларинголога и стоматолога обязательны 1 раз в 6 месяцев.
Предупреждение пиелонефрита у детей связано с соблюдением мер гигиены, профилактикой дисбактериоза и ОКИ, ликвидацией хронических воспалительных очагов и укреплением сопротивляемости организма. Сроки проведения профилактической вакцинации устанавливаются в индивидуальном порядке. После любой перенесенной инфекции у детей необходимо исследовать анализ мочи. Для профилактики развития хронического пиелонефрита у детей следует адекватно лечить острые мочевые инфекции.
/efb1611badf841a.s2.siteapi.org/img/loa4bzf5840cgoo88c0sgkk8gcsoc8)